Einführung von PICC-Kathetern in den Niederlanden
12. Juni 2023
Die Einführung von PICC-Kathetern in den Niederlanden und die Rolle des Pflegepersonals bei der Einlage, dem Komplikationsmanagement und der Pflege
Ton van Boxtel
Einleitende Bemerkungen der SIGA-FSIA
Venöse Infusionszugänge sind in der Behandlung von Patient:innen im Bereich der Anästhesie ein Standard, wobei die Studierenden die Einlage und Einlagetechnik während des zweijährigen Nachdiplomstudiums und mit sachkundiger Begleitung durch die Ausbildner:innen mittels des Cognitive Apprenticeship perfektionieren können. Zunehmend übernehmen die diplomierten Expert:innen Anästhesiepflege in der Schweiz, wie bereits auch schon weltweit, nebst den bereits ausgeführten Tätigkeiten in der pflegerischen Behandlung und dem Komplikationsmanagement auch zusätzliche Aufgaben bei der Einlage von zentralvenösen Kathetern wie beispielsweise der PICC-Line.
Ton van Boxtel, Mitbegründer des World Congress for Vascular Access (WoCoVA) und CEO des Global Vascular Access Network, geht im vorliegenden Artikel auf die peripher eingeführten Zentralkatheter (PICC) in den Niederlanden ein. Er erklärt unter anderem, dass das interprofessionelle Team die Infusionstechnologie bei Patient:innen verbessern kann.
In der Schweiz setzt sich der Verein NEVAM (Nurse experts for vascular access and maintenance) für die Förderung von Patientensicherheit und -qualität im Umgang mit venösen Zugängen ein. Am 3. September 2022 wurde in Zürich der erste NEVAM-Kongress mit knapp 200 interessierten Teilnehmer:innen durchgeführt (wir berichteten im Anästhesie Journal 04/22). Die nächste Austragung findet am 16. September 2023 in Zürich statt. Notieren Sie sich bereits jetzt das Datum in Ihrem Kalender.
Einführung
Ein Gefässzugang ist für fast alle Patient:innen, die in einem Spital behandelt werden, wichtig. Viele Patient:innen leiden immer noch unter den Komplikationen bei unprofessionellen Gefässzugängen in der Praxis. Leider nehmen die Patient:innen oft Komplikationen in Kauf, die durch eine unprofessionelle Praxis verursacht werden.
Mit dem Start von NEVAM (Nurse Experts for Vascular Access and Maintenance) in der Schweiz am 3. September 2022 wurde ein wichtiger Schritt zur Verbesserung des Gefässzugangs für alle Patient:innen getan. NEVAM ist auch mit dem Global Vascular Access Network (GloVANet) verbunden, in dem die wichtigsten Gesellschaften für vaskulären Zugang aus vielen Ländern der Welt Innovationen, Wissen und Literatur auf dem World Congress on Vascular Access (WoCoVA) austauschen.
Anästhesiepflegende und andere Experten, die sich mit Gefässzugängen befassen, lernen von anderen Ländern über den Stand der Technik und die Best Practices in der Infusionstechnologie. In diesem Artikel liegt der Schwerpunkt auf der Beschreibung der Praxis für peripher eingeführte zentrale Katheter (PICC) in den Niederlanden.
Erweiterter Verantwortungsbereich von Pflegefachpersonen
In der Vergangenheit war die Technik für Gefässzugänge und Infusionen die Domäne von Ärzten und Ärztinnen. Pflegefachpersonen spielten nur eine Rolle bei der Beobachtung und Verabreichung der verordneten Medikamente.
In den letzten Jahren kann eine Erweiterung des Verantwortungsbereichs von Pflegefachpersonen beobachtet werden, wobei die Schlüsselstrategie zur Verbesserung der Infusionstechnik für die Patient:innen in der interprofessionellen Zusammenarbeit besteht.
Beispiele aus anderen Ländern können in diesem Prozess der Verbesserung der Fähigkeiten und der zunehmenden Übernahme von Verantwortung helfen. Das multidisziplinäre Team Vascular Access in Rom (Italien), das sich aus Pflegefachpersonen und Ärzten, Ärztinnen zusammensetzt, setzt alle Arten von Gefässzugängen ein und beteiligt sich am Wissensaustausch in Kursen und Kongressen. Die Katholische Universität in Rom bietet sogar einen Masterstudiengang für vaskulären Zugang an. Dieser Masterstudiengang hat sogar den Weg nach Madrid in Spanien gefunden.
In der Vergangenheit wurde die Technik für Gefässzugänge und Infusionen als Aufgabe der Ärzte, Ärztinnen betrachtet. Sie entschieden, welches Gefässzugangssystem (VAD, vascular access device) eingesetzt wird. Ebenso wurden alle Entscheidungen in Bezug auf die Behandlung und das Komplikationsmanagement von den Ärzten, Ärztinnen getroffen.
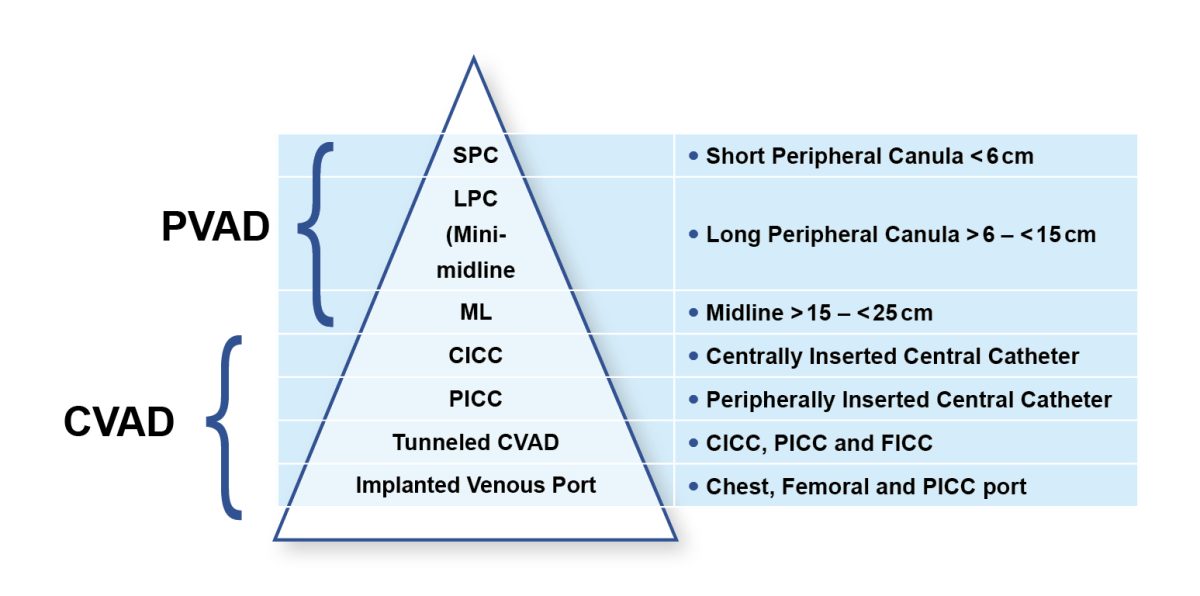
Alle beteiligten Fachleute sollten die beiden Gruppen von verfügbaren VAD kennen und die Terminologie sollte sich an diesen beiden Gruppen orientieren. Das bedeutet, dass ein PICC ein zentraler Venenkatheter (ZVK) ist, wobei sich trotz der Einlage in eine periphere Vene die Spitze im unteren Drittel der Vena cava superior (SVC), im cavo-atrialen Übergang (CAJ, cavoatrial junction) oder im rechten Atrium (RA) befindet.
In den letzten Jahren wurde die Rolle des Pflegepersonals sowohl bei der Einlage von Gefässzugangssystemen (VAD) als auch bei der Anwendung und dem Komplikationsmanagement erweitert. Der Verantwortungsbereich des Pflegepersonals unterscheidet sich in den einzelnen Ländern je nach Hierarchie, Kostenübernahme und Kultur. Neben der Ausbildung kann und sollte das Pflegepersonal mehr Verantwortung bei der Infusionsbehandlung übernehmen. Wenn eine Komplikation auftritt, schlagen viele Protokolle vor, den behandelnden Arzt, die behandelnde Ärztin zu konsultieren und ihn oder sie die Probleme lösen zu lassen.
Obwohl Pflegefachpersonen in den USA eine entscheidende Rolle bei der Infusion spielen, sehen wir auch, dass in Italien die Kompetenzen des Pflegefachpersonals sowohl beim Einlegen von Gefässzugangssystemen als auch bei der Verwendung, Pflege und Wartung sowie bei der Vorbeugung und Lösung von Komplikationen erweitert werden. Hier können die Pflegefachpersonen mehr Verantwortung bei der Analyse der Komplikation übernehmen und das Problem selbst lösen oder dem anfordernden Arzt, der anfordernden Ärztin einen Vorschlag unterbreiten.
Situation in den Niederlanden
Als 1992 in Utrecht mit der Heiminfusion begonnen wurde, war die Organisation von zuverlässigen Gefässzugangssystemen eine Herausforderung. Die Einführung des PICC-Katheters in den Niederlanden im Jahr 1997 basierte auf der Notwendigkeit, die Heiminfusion zu verbessern, und dem auf einem Kongress in den USA erworbenen Wissen über PICC.
Es gab mehrere Hürden zu überwinden, bevor Patient:innen mit PICC-Kathetern versorgt werden konnten.
- Die auf dem Markt befindlichen PICC-Katheter hatten keine CE-Zulassung (Zulassung für den europäischen Markt).
- Die Vertreter der Unternehmen waren mit ihrem eigenen Produkt nicht vertraut.
- Die Vertreter mussten über die PICC-Katheter in ihrem Portfolio geschult werden, und zwar auf der Grundlage der internationalen Literatur und eines praxisbezogenen Symposiums.
- Die Protokolle wurden anhand von internationalen Beispielen erstellt.
- Wer (des Personals) sollte und könnte den PICC-Katheter einlegen?
- Benutzer:innen und Betreuer:innen mussten instruiert werden.
Mit der Unterstützung eines Onkologen und der Vorbereitung aller Aspekte des Einlegens und Pflegens von PICC-Kathetern wurden diese von Patient:innen und Fachleuten mehr und mehr akzeptiert. Mit der Zeit nahm der Einsatz von PICC langsam zu und wurde von Clinical Nurse Specialists (CNS) weiterentwickelt. In den ersten Jahren wurden PICC-Katheter nur bei Patient:innen mit Heiminfusion eingesetzt, doch allmählich fanden sie den Weg in die klinische Anwendung und im ganzen Land.
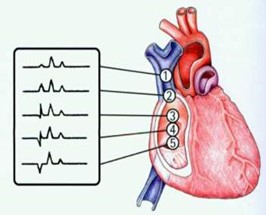
Die Einführung der ultraschallgesteuerten PICC-Einlage im Jahr 2004 und die Verwendung des EKGs zur Positionierung der Spitze um 2012 haben das Wissen und die Akzeptanz von PICC-Kathetern als zentrale Venenkatheter (ZVK) erhöht.
Im Universitair Medisch Centrum (UMC) Utrecht wurde der PICC-Katheter als Alternative zu zentral eingeführten Zentralkathetern (CICC) wie einem Hickman- oder Subclavia-Katheter eingeführt.
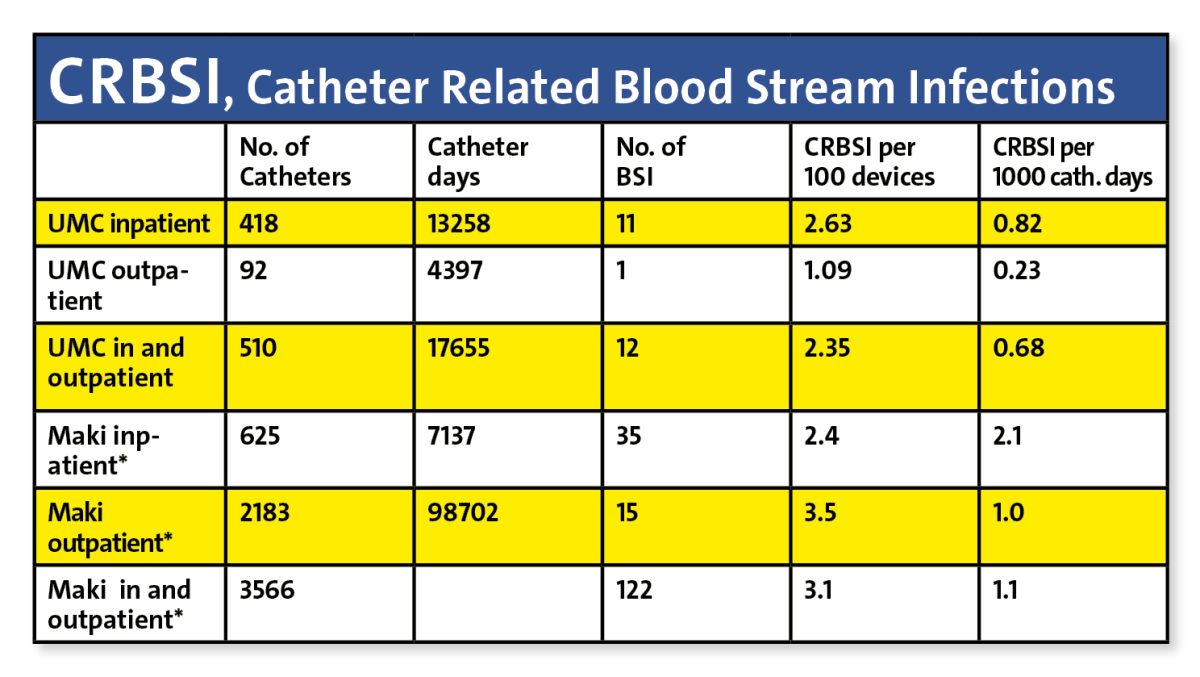
Insbesondere bei immunsupprimierten Hämatologie-Patient:innen waren die Komplikationsraten für PICC mindestens vergleichbar mit früheren Jahren, in denen andere ZVK-Systeme verwendet wurden. Ausserdem zeigen die Ergebnisse 2,1 Infektionen/1000 Kathetertage bei insgesamt 3746 Kathetertagen in dieser Studie (1).
Auf nationaler Ebene gibt es viele Variablen, die die Dauer des Spitalaufenthalts (LOS, length of stay) beeinflussen. Für die Patient:innen kann dies bedeuten, dass ein Teil der intravenösen Behandlung ausserhalb des Spitals erfolgen kann. Im Jahr 2017 betrug die LOS in den Niederlanden 4,5 und in der Schweiz 8,3. Eine zuverlässige und sichere Heiminfusion kann dazu beitragen, die LOS weiter zu senken (Online-Quelle 1). Natürlich befürworten nicht alle Patient:innen die Heiminfusion. Insbesondere bei Patient:innen ohne Partner:in oder soziales Netz kann eine Behandlung im Spital vorzuziehen sein. In den letzten Jahren haben wir festgestellt, dass der PICC in allen Spitälern verwendet wird, sowohl bei Kindern als auch bei Erwachsenen.
Im UMC Utrecht wurde 2008 von der chirurgischen/anästhesiologischen Abteilung auf Initiative von Anästhesiepflegenden ein alternativer Weg für das Einsetzen von PICC-Kathetern eingeführt.
Heutzutage ist eine offizielle Gefässzugangsbehandlung (vascular acess treatment) installiert, bei der Midlines, PICC und schwierige Gefässzugänge (DIVA, difficult intravenous access) für eine bestimmte Patientengruppe gelegt werden.
PICC werden von geschulten Pflegefachpersonen und Anästhesiepflegenden mit Hilfe von Ultraschall für den Venenzugang und EKG-Techniken für die Positionierung der Spitze eingesetzt. Wichtig ist, dass das Einlegen von PICC in einem Reinraum erfolgt und bei 99 % der PICC-Verfahren keine Radiologie beteiligt ist. Alle Patientendaten, Ultraschall- und EKG-Bilder werden direkt in der Patientenakte gespeichert. Für das Pflegepersonal als Hauptanwendende und -betreuende von PICC ist es wichtig, Komplikationen vorzubeugen und über Fähigkeiten und Kenntnisse zu verfügen, um mögliche Komplikationen zu analysieren und zu behandeln.
Die am häufigsten auftretenden Komplikationen sind:
- Infektion
- Okklusion, teilweise und vollständig
- Thrombose
Die meisten Komplikationen können durch die Wahl des richtigen Gefässzugangssystems (VAD), der richtigen Materialien und der richtigen Vene für die Einlage vermieden werden. Alle, die PICC einlegen, sollten gut geschult sein und über die Fähigkeiten und Kenntnisse verfügen, die für ein steriles Verfahren, die Verwendung von Ultraschall und die Vermeidung von Komplikationen während der Behandlung erforderlich sind. Alle Spezialisten und Spezialistinnen für Gefässzugänge, einschliesslich Pflegefachpersonen, Ärzte, Ärztinnen, Anästhesiepflegenden usw., sollten auch in der Lage sein, Auszubildende zu unterrichten und ihnen aktuelles Wissen zu vermitteln.
Materialien
Seit der Einführung der für Druckinjektionen geeigneten intravenösen Katheter aus Polyurethan ist die Häufigkeit von Katheterbrüchen durch Druck gesunken. Dies bedeutet, dass kleinere Spritzen verwendet werden können. Eine 3-ml-Spritze kann einen Druck von 55 psi erzeugen.
Der richtige nadelfreie Konnektor (NFC, needle-free connector) ist wichtig, um Infektionen und Verstopfungen zu vermeiden. Ein leicht zu desinfizierender, neutraler NFC sollte ein Standardbestandteil des VAD sein (Abb. 3).
Wenn ein neutraler NFC verwendet wird, ist das Abklemmen mit einem Katheter mit offenem Ende nur erforderlich, wenn der NFC ausgetauscht wird. Katheter mit Ventil verringern die Komplikationen nicht, wenn das Pflegeprotokoll befolgt wird.
Die Fixierung und ein semipermeabler Verband schützen das VAD vor Verrutschen und vor externen Infektionsrisiken (Abb. 4).
Zu den neusten Innovationen gehören etwa die Endkappe zum Schutz des NFC vor Infektionen und die Versiegelung der Einführungsstelle mit Cyanacrylatkleber. Der Klebstoff verhindert ein Auslaufen und Nässen und macht die Pflege der Einstichstelle einfacher und sicherer (2).
Ein multidisziplinäres Einlage – und Pflegeteam sollte für alle VAD in einem Spital zuständig sein, einschliesslich Port-, PICC- und anderer ZVK-Einlagen. Dies ermöglicht die Vermittlung von aktuellem Wissen und Fähigkeiten und dient der Forschung im Hinblick auf weitere Innovationen.
Infektionen können durch ein steriles Einlageverfahren und die Verwendung einer sterilen oder berührungsfreien Methode auf der Grundlage von Leitlinien und Protokollen verhindert werden (3).
Massnahmen bei Okklusion der Infusionsleitung
Zum Spülen wird normale Kochsalzlösung verwendet. In einigen Fällen sollte vor der Spülung mit normaler Kochsalzlösung ein Puffer verwendet werden. Obwohl viele Protokolle für den Verschluss von VAD immer noch eine Heparin-Lösung vorsehen, zeigen Studien, dass eine normale Kochsalzlösung ausreicht, um eine Okklusion zu verhindern (4, 5). Um das Anhaften von Biofilm im Katheter zu verhindern, sollte eine Push-Pause-Technik angewendet werden. Das Verständnis für die Auswirkungen der Handhabung ist wichtig und sollte Teil der VAD-Schulung sein.
Die Okklusion sollte analysiert werden und die Folgen für die Patient:innen bei der IV-Behandlung sollten in die Lösung des Problems einbezogen werden. Okklusion kann durch die Wahl der richtigen Materialien und Verfahren verhindert werden.
Eine teilweise Okklusion sollte ein Signal für eine Intervention zur Wiederherstellung der Durchgängigkeit sein. Je nach Ursache des Teilverschlusses sollte zusammen mit der Spitalapotheke eine geeignete Lösung gefunden werden.
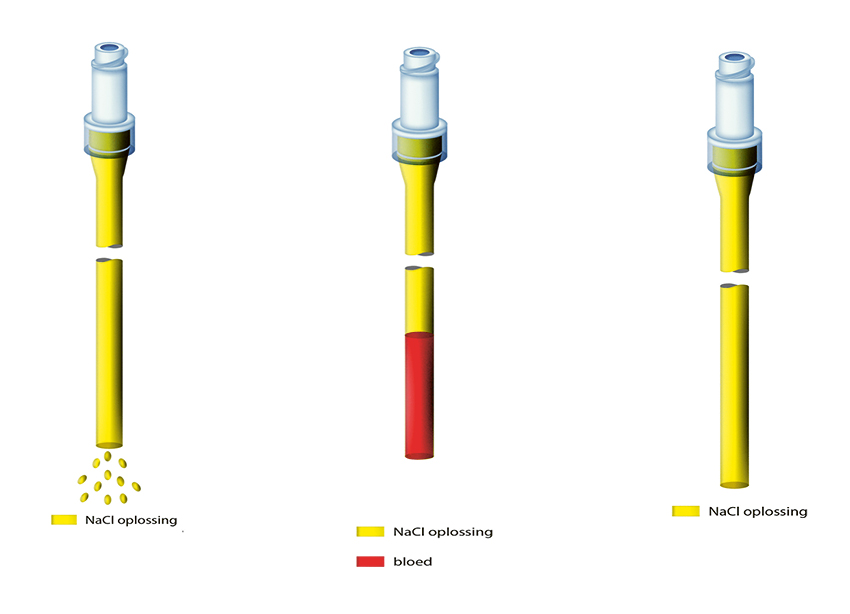
Totale Okklusionen sollten mit der Deblocking-Vakuum-Methode behandelt werden. Ein Absperrhahn wird an den verschlossenen Katheter angeschlossen. Eine kleine Spritze mit der Entstauungslösung (Urokinase, Tissue Plasminogen Activator (tPA) oder eine andere Lösung je nach Ursache des Verschlusses) wird an die eine Seite angeschlossen. An die andere Seite wird eine leere 20-ml-Spritze angeschlossen. Danach wird der Absperrhahn zwischen Katheter und leerer Spritze geöffnet. Nach der Erzeugung eines maximalen Vakuums wird der Hahn auf die Lösung umgeschaltet. Dieser Vorgang sollte wiederholt werden, um eine maximale Wirkung zu erzielen.
Die Lösung sollte eine Stunde lang stehen gelassen werden, bevor die Funktionalität getestet wird. In den meisten Fällen ist dieses Verfahren sehr wirksam. Falls es nicht ausreicht, kann es wiederholt werden. Bei korrekter Durchführung gelangt die Entstauungslösung nicht in das Gefässsystem des Patienten, der Patientin und hat daher keine gerinnungshemmende Wirkung.
Ein kurzes Video auf YouTube erklärt die Methode, bei der Tissue Plasminogen Activator oder Urokinase eingesetzt wird, wenn Blut die Ursache für den Totalverschluss ist. Bei anderen Ursachen, z. B. Medikamente, können andere Medikamente zur Entstauung eingesetzt werden.
Alle Entstauungsmassnahmen sollten auf ärztliche Anordnung hin durchgeführt werden.
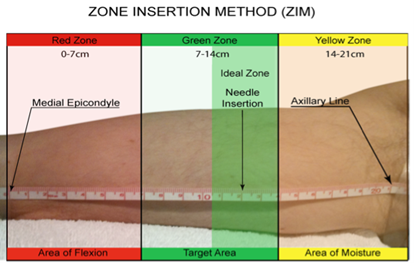
Die Thrombose ist eine Komplikation, die mit der Einhaltung einer Grundregel bei der Auswahl eines VAD verhindert werden kann: Es darf nicht mehr als ein Drittel des Venendurchmessers betragen, gemessen ohne Tourniquet. Die Anwendung von Ultraschall ermöglicht eine einfache Messung vor dem Einsetzen mittels der Zone Insertion Method (ZIM) (6).
Methode und Rapid Central Vein Assessment (RaCeVA) für die PICC-Einlage.
Neben diesen Vorsichtsmassnahmen führt die Platzierung der Spitze eines CVAD an der CAJ zum geringsten Thromboserisiko: 2,6 % gegenüber 41,6 % (7).
Schlussfolgerungen
Das Pflegepersonal sollte über die Symptome einer Thrombose wie Rötung, Schmerzen und Schwellung Bescheid wissen. Im Rahmen der Übernahme von Verantwortung für die Behandlung, Pflege und Instandhaltung sollten die Pflegefachpersonen das Auftreten von Thrombosesymptomen beobachten und melden. Vor einer Meldung an den Arzt, die Ärztin sollte die Differenz zwischen Armumfang und Schwellung gemessen und in die Analyse einbezogen werden.
Eine wichtige Informationsquelle sind die «Infusion Nurses Society (INS) Standards of Practice 2021» (3).
PICC sind ein zuverlässiges und sicheres ZVK-System, das die intravenöse Versorgung von Patient:innen sowohl innerhalb als auch ausserhalb des Spitals verbessern kann.
Mit mehr als 20 Jahren Erfahrung im Einsatz von PICC am Krankenbett in einem dafür vorgesehenen Raum sowie in der Pflege und Wartung ist klar, dass PICC ein wichtiges CVAD in der Palette der VAD darstellen.
Wenn das Klinikpersonal gut geschult ist und sich über die Neuerungen im Bereich der Gefässzugänge auf dem Laufenden hält, kann die PICC-Einlage am Krankenbett und sogar ausserhalb des Spitals vorgenommen werden.
Um den Patient:innen die bestmögliche intravenöse Behandlung bieten zu können, müssen alle beteiligten Ärzte und Ärztinnen besser bezüglich Auswahl, Verfügbarkeit und Verwendung der besten Materialien und Geräte, wie z. B. Ultraschall, geschult werden.
Abbildung 1: Pyramide Gefässzugangssysteme (VAD pyramid)
Abbildung 2: CVAD tip position
Abbildung 3: Spritzendruck
Abbildung 4: NFC Technik
Abbildung 5: Fixierung mit Verband
Abbildung 6: ZIM-Methode, Zone Insertion Method (Dawson, 2011)
Abbildung 7: Ton van Boxtel, Mitbegründer des World Congress for Vascular Access (WoCoVA) und CEO des Global Vascular Access Network
Kontakt:
Ton van Boxtel
CEO, GloVANet / WoCoVA
ton@wocova.com
www.wocova.com
Abkürzungsverzeichnis:
| CAJ | cavo-atrialer Übergang; engl. cavoatrial junction |
| CICC | zentral eingeführte Zentralkatheter; engl. centrally inserted central catheter |
| CNS | Clinical Nurse Specialists |
| CVAD | zentralvenöse Zugangssysteme; engl. central venous access device |
| DIVA | schwierige Gefässzugänge; engl. difficult intravenous access |
| LOS | Dauer des Spitalaufenthalts; engl. length of stay |
| NFC | nadelfreier Konnektor; engl. needle-free connector |
| PICC | peripher eingeführter Zentralvenenkatheter; engl. peripherally inserted central catheter |
| RA | rechtes Atrium; engl. right atrium |
| SVC | Vena cava superior; engl. superior vena cava |
| tPA | Gewebsplasminogenaktivator; engl. Tissue Plasminogen Activator |
| VAD | Gefässzugangssystem; engl. vascular access device |
| ZVK | zentraler Venenkatheter; engl. central venous catheter (CVC) |