Workshop an der SwissAnaesthesia 2025
5. März 2026
Anästhesie Journal Nr. 1 März 26
Workshop an der SwissAnaesthesia 2025
Debriefing – zwischen Ideal und Realität
Nach Reanimationen und anderen kritischen, lebensbedrohlichen oder belastenden Ereignissen bleibt im klinischen Alltag oft wenig Raum für Reflexion – obwohl strukturierte Debriefings nachweislich Patientensicherheit und Teamleistung verbessern. Warum scheitern sie dennoch? Dieser Beitrag beleuchtet zentrale Hürden, praxisnahe Lösungsansätze und die Schlüsselrolle der Anästhesiepflege bei der nachhaltigen Verankerung von Debriefings in der Sicherheitskultur.
Autor:innen: Marc Keller, Tobias Ries Gisler, Luzia Vetter
Einleitung
Wer kennt es nicht? Nach der hektischen, teils chaotischen und personalintensiven Phase einer Reanimation bleibt die Anästhesie – selbstverständlich nach erfolgreicher Arbeit – allein bei den Patient:innen zurück. Sie überwacht, stabilisiert und begleitet sie bezüglich der weiterführenden Versorgung, beispielsweise die Verlegung auf eine Intensivstation.
Im Anschluss bleibt häufig unklar, welche Personen als Teil des ad-hoc-Teams an der Situation beteiligt waren, welche Abläufe gut funktionierten, welche Materialien fehlten oder ob einzelne Beteiligte mit einem «schlechten Bauchgefühl» zurückbleiben.
Idealerweise würde nun ein strukturiertes Debriefing mit dem gesamten Team stattfinden. Es ist bekannt, dass dadurch die Teamleistungsfähigkeit sowie die Behandlungsqualität zugunsten der Patient:innen verbessert werden könnte – und doch scheitert diese Form der Nachbesprechung häufig an der praktischen Umsetzbarkeit im hektischen Klinikalltag.
Woran liegt das? Welche Hindernisse bestehen? Und wie kann diese Lücke zwischen theoretischem Ideal und klinischer Realität geschlossen werden? Genau diesen Fragen stellten sich rund 30 engagierte Teilnehmer:innen im Rahmen eines Workshops am Kongress SwissAnaesthesia in Lausanne im November 2025. Bemerkenswert war dabei nicht nur die inhaltliche Tiefe, sondern auch das hohe Engagement der Anwesenden. Bis in die späten Stunden wurde intensiv diskutiert und gemeinsam nach Lösungen gesucht, um das Debriefing von einer optionalen Massnahme zu einem festen Bestandteil der gelebten Sicherheitskultur im klinischen Alltag zu machen.
Hintergrund
Probleme in der Zusammenarbeit und Verständigung zwischen den Disziplinen zählen zu den Hauptursachen für Fehler und Schadensfälle im Gesundheitswesen (1). Ein strukturiertes Debriefing fördert die interprofessionelle und interdisziplinäre Zusammenarbeit, indem es das zwischenmenschliche Feedback fördert und zur teamorientierten Diskussion anregt (2). Es kann helfen, kritische, lebensbedrohliche oder belastende Ereignisse systematisch aufzuarbeiten, Entwicklungspotenzial aufzuzeigen und den Versorgungsprozess gezielt zu verbessern (3,4). Dadurch können die Leistungen der Versorgungsteams optimiert, die Patientensicherheit gefördert und die Qualität der Behandlung gesteigert werden (3–5). In der Praxis zeigt sich, dass das Debriefing häufig nicht, oder wenn, nur unzureichend durchgeführt wird (6). Der Anästhesiepflege kommt in der Praxis in diesem Zusammenhang eine Schlüsselrolle zu:
Aufgrund ihrer Rolle im Versorgungsteam und ihrer Nähe zu kritischen und lebensbedrohliche Praxissituationen sind Anästhesiepflegefachpersonen prädestiniert dafür, Debriefings anzuregen, zu fördern oder selbst zu leiten (7).
Fragestellung und Workshop-Ziele
Die Diskrepanz zwischen Ideal und Realität hat die Kommission Practice dazu bewogen, das Thema im Rahmen eines Workshops an der SwissAnaesthesia 2025 in Lausanne mit Teilnehmer:innen aus der Praxis zu diskutieren. Nebst der Begriffsklärung und der Frage nach dem «idealen» Debriefing wurde folgenden Kernfragen nachgegangen:
- Hürden: Wieso funktioniert die Umsetzung im klinischen Alltag häufig nicht? Welche konkreten Hürden gibt es?
- Lösungen: Welche Massnahmen können ergriffen werden, um die Chance zu erhöhen, dass ein Debriefing tatsächlich durchgeführt wird?
- Rolle der Anästhesiepflege: Was können Anästhesiepflegende dazu beitragen, damit das Debriefing nachhaltig implementiert, durchgeführt und evaluiert wird?
Theoretischer Hintergrund
Begriffsklärung – das 1×1 des Debriefings
Grundsätzlich wird unter einem Debriefing ein strukturiertes, interprofessionelles Gespräch nach einem kritischen, lebensbedrohlichen oder belastenden Ereignis verstanden (2,8). Das primäre Ziel ist die Verbesserung der Kommunikation, die Förderung der Patientensicherheit und die Qualitätssteigerung der erbrachten Teamleistung durch eine kritische Reflexion der Situation (3–5). Internationale Reanimationsleitlinien empfehlen diese Form der Nachbesprechung ausdrücklich (9,10). In der Praxis unterscheiden wir zwei Formen (siehe Abbildung 1):
- Hot-Debriefing: Findet unmittelbar nach dem Ereignis statt (z. B. noch im Schockraum), ist kurz (5–15 Min.) und fokussiert auf die klinischen Abläufe.
- Cold-Debriefing: Erfolgt mit zeitlichem Abstand, ist ausführlicher (> 1 Std.) und legt den Fokus auf eine tiefgehende Analyse systemischer Probleme.
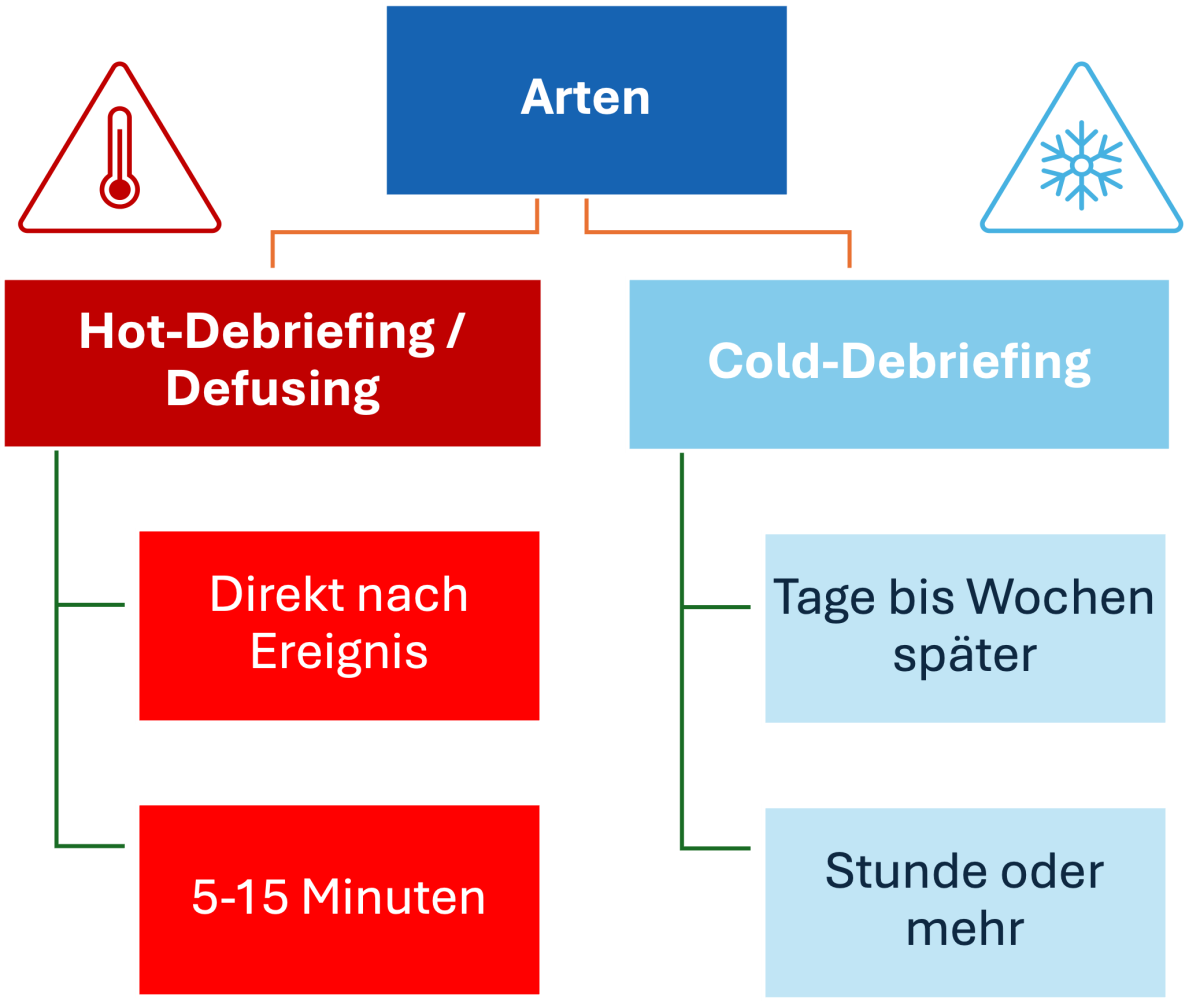
Abbildung 1: Zwei Arten von Debriefings (2)
Wichtig ist die inhaltliche Abgrenzung (siehe Abbildung 2). Während klinische Debriefings auf Qualitätsverbesserung (Abläufe optimieren) oder Simulation (Lernen) abzielen (11), gehört die Traumatherapie in die Hände von Spezialist:innen (12). Ein Debriefing kann als «psychologische Ersthilfe» dienen, um belastete Kolleg:innen zu identifizieren (11), ersetzen jedoch keine weitergehende Traumatherapie (6,12). Diese klare Unterscheidung ist wichtig, um Anästhesiepflegenden die Sorge zu nehmen, psychologische Kompetenzen zu überschreiten.
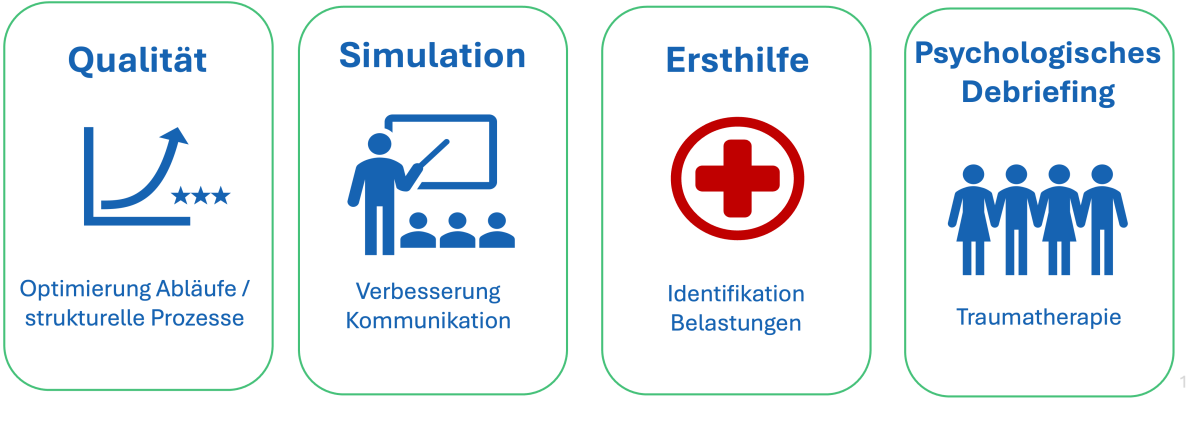
Abbildung 2: Inhaltliche Abgrenzung des Debriefings (11).
Damit Debriefings nicht dem Zufall überlassen werden, helfen definierte Auslöser (Trigger) (2). Dazu zählen (siehe Abbildung 3):
- Reanimationen
- unerwartet schlechte Behandlungsergebnisse oder Todesfälle
- schwere Traumata
- der explizite Wunsch eines Teammitglieds («Ich habe Bauchschmerzen mit diesem Fall»)
- weitere individuelle Trigger (abhängig vom Setting)
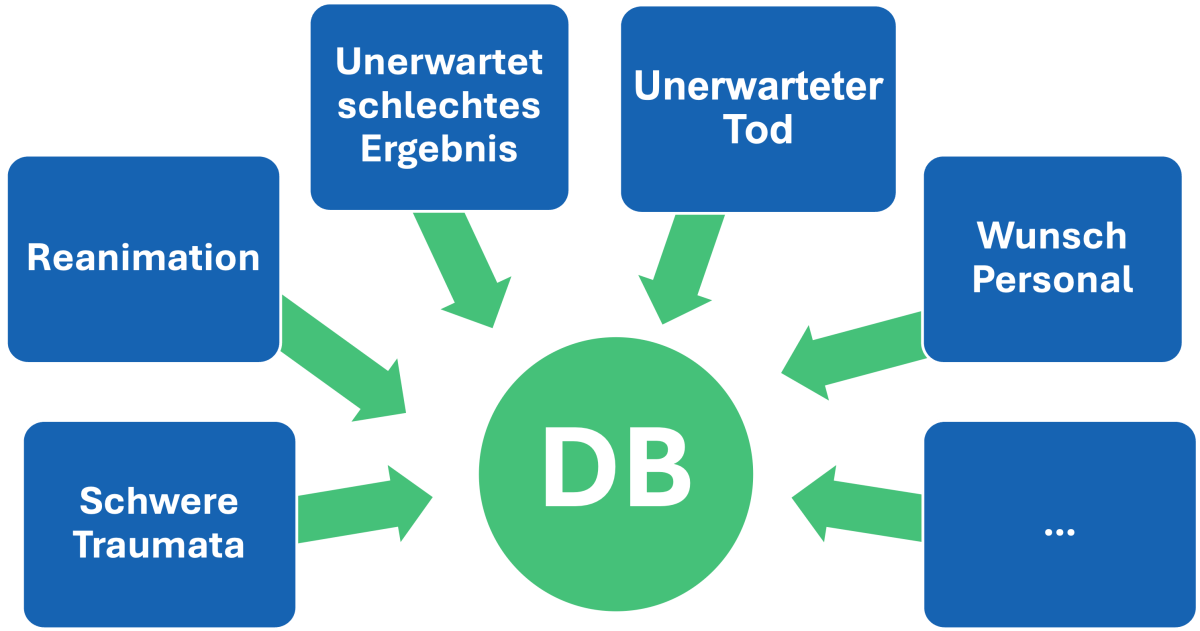
Abbildung 3: Trigger für ein Debriefing (2)
Das «ideale» Debriefing
Damit ein klinisches Debriefing sein Ziel erreicht und nicht zur blossen Auflistung möglicher «Fehler» verkommt, definierten Toews und Kollegen (7) fünf Schlüsselelemente, die sogenannten «5 E’s», für ein gelingendes Debriefing (siehe Abbildung 4). Diese dienen als Orientierungshilfe für die Auswahl eines geeigneten Debriefing-Instruments für die eigene Anästhesieabteilung:
- Educated/Experienced Facilitator (erfahrene:r Moderator:in): Ein:e Moderator:in mit Wissen und Erfahrung in der Durchführung von Debriefings sollte den Austausch im Team leiten.
- Environment (Umgebung): Es ist essenziell, eine psychologisch sichere Umgebung zu schaffen. Die Teilnehmenden müssen ihre Meinung frei äussern dürfen, ohne negative Konsequenzen zu fürchten (Stichwort: psychological safety).
- Education (Lernen/Bildung): Der Fokus liegt auf dem Einbezug von klinischem Wissen und der beruflichen Weiterbildung. Der fachliche Austausch unter den Teilnehmenden soll gefördert werden.
- Evaluation: Das Ereignis wird mit Blick auf Verbesserungspotenziale analysiert. Daraus werden konkrete Ziele für die Zukunft abgeleitet (Systemverbesserung).
- Emotion (Emotionen): Die psychische Verfassung und die Emotionen des beteiligten Personals werden berücksichtigt. Belastungen sollen identifiziert werden, um bei Bedarf Unterstützung (peer support) anzubieten oder professionelle Hilfe zu organisieren.
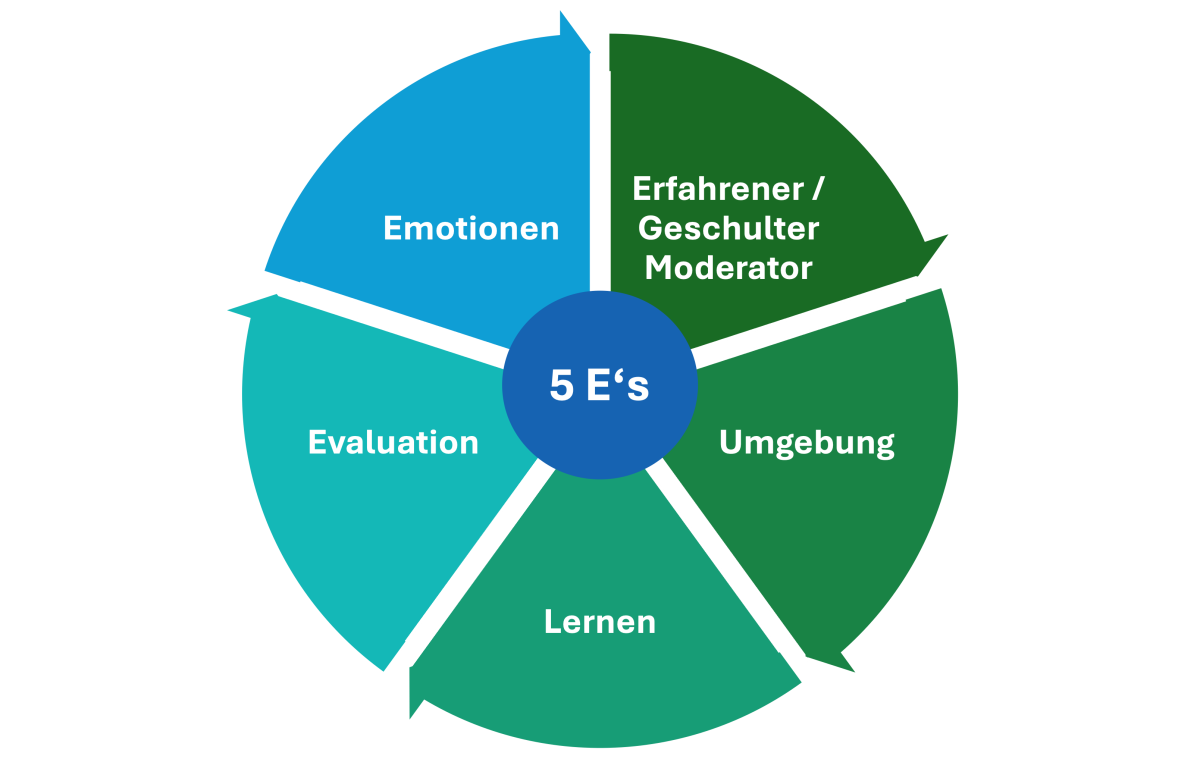
Abbildung 4: 5 E’s – Fünf Schlüsselelemente nach Toews und Kollegen (7)
Hürden und Lösungen – für die Durchführung eines Debriefings
In der Literatur finden sich Hinweise, wieso ein Debriefing nicht durchgeführt wird. Zu den Haupthindernissen zählen mangelnde zeitliche Ressourcen, eine hohe Arbeitsbelastung sowie das Fehlen qualifizierter Moderator:innen (6). Förderliche Faktoren hingegen sind der frühzeitige und kontinuierliche Einbezug der Interessensgruppen während des gesamten Implementierungsprozesses, die Auswahl und das Training von geeigneten Praxisanwender:innen, wie beispielsweise der Anästhesiepflegenden, sowie effektive Schulungen durch ausgebildete Fachkräfte (2). Weitere Faktoren können der Tabelle 1 entnommen werden.
Hinderliche Faktoren
Systemisch:
- Zeitmangel, Arbeitsbelastung oder hoher Zeitanspruch (4,11,13–15)
- schlechte Passung der Methode (13)
- keine Schulung zum Thema / Durchführung (13)
- mangelnde Standardisierung (4,7,14) / fehlende Guideline (7,11,14)
- keine oder zu viele definierte Trigger (16)
- Fehlen von erfahrenen Moderator:innen (6,7,14)
- keine Unterstützung durch Management oder mangelnde unterstützende Kultur (7,14)
- Schwierigkeit, das Team zusammenzurufen (14)
- kein passender Ort zur Besprechung (7,16)
Individuell:
- kein Interesse (11,14)
- Angst vor Kritik (11,14)
- Unbehagen, ein Debriefing zu leiten oder in einer Gruppe zu sprechen (16)
Förderliche Faktoren
- effektive Schulungen durch ausgebildete Fachkräfte (2)
- Unterstützer:innen in der Praxis («champions») und geschulte Moderator:innen (3)
- Pflegefachpersonen, die die Intervention anbieten (14)
- Einbezug der Interessensgruppen (3)
- Debriefing unmittelbar nach dem Event (Hot-Debriefing) (15)
Tabelle 1: Hinderliche Faktoren für die erfolgreiche Durchführung
Der Workshop: Die Realität
Um herauszufinden, weshalb Debriefings im klinischen Alltag häufig nicht durchgeführt werden und sich die Idealwelt und Realität sprichwörtlich «in die Waden beissen», verfolgte der Workshop einen partizipativen Ansatz. Als Diskussionsgrundlage diente ein fiktives Praxisbeispiel, das eine typische klinische Situation skizzierte. Im Weiteren wurde die aktuelle Evidenz zu den hinderlichen und förderlichen Faktoren diskutiert.
Anhand dieses Szenarios wurden die rund 30 Teilnehmenden mittels der Methode «Think, Pair, Share» (17) aktiv eingebunden: Zunächst reflektierten sie die Situation für sich individuell («Think»), diskutierten diese im Anschluss im Zweiergespräch («Pair») und führten die gewonnenen Erkenntnisse anschliessend im Plenum zusammen («Share»).
Resultate
Hürden – warum es (nicht) funktioniert
Die Diskussionen im Plenum brachten ehrliche und praxisnahe Hindernisse zutage, die weit über den oft genannten Zeitmangel hinausgehen. Neben den in der Literatur beschriebenen Ansätzen zur Überwindung dieser Barrieren (siehe Tabelle 2) wurden weiter durch die Teilnehmenden folgende zentrale Aspekte eingebracht.
Ein besonders gewichtiger Punkt war die zunehmende «Bürokratisierung» des Debriefings: Mehrere Teilnehmende berichteten von einer ausgeprägten «Feedback-Müdigkeit», wenn nach jeder Reanimation umfangreiche und komplexe Formulare ausgefüllt werden müssen.
Die im Workshop identifizierten Hauptprobleme lassen sich in drei Bereiche gliedern:
- Strukturelle Hürden: Unklare Rollenverteilungen (Wer initiiert das Debriefing? Wer moderiert es?) sowie der begrenzte zeitliche Spielraum, insbesondere zu Randzeiten.
- Kulturelle Hürden: Die Angst vor Kritik («Debriefing kann weh tun») und der Umgang mit erfahrenen Kolleg:innen («resistors»), die Feedback als unnötig oder wenig gewinnbringend erachten.
- Prozessuale Hürden: Geringe Motivation zur Dokumentation, wenn positives Feedback keinen Platz findet oder unklar bleibt, ob die Rückmeldungen überhaupt gelesen und weiterverarbeitet werden.
Lösungen – weniger Formalität, mehr Gespräch
In einem zweiten Schritt erarbeiteten die Teilnehmenden pragmatische Lösungsansätze zur Überwindung dieser Hürden. Der Konsens war eindeutig: Die Einstiegshürde für Debriefings muss gesenkt werden.
- Niederschwellige Erfassung: Anstelle komplexer Formulare oder detaillierter Leitlinien wurden einfache Lösungen vorgeschlagen, etwa «Buttons» im Klinikinformationssystem (KIS) oder eine reduzierte Ja/Nein-Erfassung.
- Direkte Kommunikation: Probleme sollen bevorzugt direkt im Team oder in bestehenden Sitzungsformaten besprochen werden, anstatt anonymisierte Rückmeldungen schriftlich festzuhalten.
- Führung und Verantwortung: Cold-Debriefings sollten klar durch leitende Personen von Management/Bildung oder des Fachs initiiert und strukturiert werden. Für Hot-Debriefings kann hingegen ein ärztlich-pflegerisches Tandem («champions») eine hilfreiche Rolle übernehmen.
| Hindernis | Implementierungsstrategie (18) | Massnahmen |
| Zeitmangel/hoher Zeitanspruch | Intervention optimieren (Passung) | Etablierung des Hot-Debriefings (5–15 Minuten) unmittelbar nach dem Ereignis, um den Zeitaufwand zu minimieren.
|
| Fehlende/mangelnde Standardisierung/unklare Durchführung | Entwicklung von Guidelines und Checklisten | Erstellung einer klaren, organisationsspezifischen Debriefing-Guideline (z. B. basierend auf den 5 E’s) und von strukturierten Checklisten für Moderator:innen.
|
| Fehlen von erfahrenen Moderator:innen/Unbehagen, ein Debriefing zu leiten | Gezielte Schulung und Förderung von «champions» | Durchführung effektiver Schulungen für Rekrutierung qualifizierter Moderator:innen. Auswahl und Training von Unterstützer:innen in der Praxis («champions»).
|
| Mangelnde Unterstützung durch Management | Einbezug der Interessensgruppen und Management-Buy-in | Einbezug des Managements und aller relevanten Interessensgruppen (verschiedene Disziplinen) bereits in der Entwicklungsphase, um Widerstände zu reduzieren und eine unterstützende Kultur zu schaffen.
|
| Unklare Rollendefinition/unklare Verantwortung | Rollenklärung; Festlegung Trigger für Debriefing | Klare Definition, wer ein Debriefing initiiert (z. B. Pflegefachpersonen), leitet und teilnimmt. Gezielte Definition von Triggern für ein Debriefing, um eine Überforderung durch zu viele Anlässe zu vermeiden.
|
| Angst vor Kritik/mangelnde psychologische Sicherheit | Schaffung einer psychologisch sicheren Umgebung | Betonung der Umgebung (Schlüsselelement «Environment» der 5 E’s): Strikte Einhaltung elementarer Feedbackregeln und Gewährleistung, dass Teilnehmer:innen ihre Meinung frei äussern können.
|
Tabelle 2: Lösungsansätze zur Umgehung der Hindernisse in der Praxis (Beispiele)
Rolle der Anästhesiepflege – Schlüssel zum Erfolg
Doch technische Vereinfachungen und schlankere Prozesse stellen nur eine notwendige, nicht jedoch hinreichende Voraussetzung dar. Damit entsprechende Instrumente im klinischen Alltag tatsächlich Anwendung finden, bedarf es engagierter Personen, die Verantwortung übernehmen und den kulturellen Wandel aktiv mitgestalten. Dies führt zur dritten und abschliessenden Kernfrage des Workshops: Welchen Beitrag können Anästhesiepflegefachpersonen zur Implementierung und nachhaltigen Durchführung von Debriefings leisten?
Anästhesiepflegefachpersonen nehmen aufgrund ihrer zentralen Rolle im interprofessionellen Versorgungsteam sowie ihrer kontinuierlichen Präsenz in hochkritischen Situationen eine Schlüsselposition ein. Aus dem Workshop gingen folgende Handlungsfelder hervor:
- Als Initiator:innen und «Mutmacher:innen» («champions»): Anästhesiepflegende sind oft diejenigen, die «am nächsten dran» sind. Sie können die Barriere des Schweigens brechen, indem sie das Debriefing proaktiv anbieten («Wollen wir das kurz besprechen?») und so eine unterstützende Sicherheitskultur vorleben.
- Als kompetente Moderator:innen: Das Fehlen einer qualifizierten Moderation wurde als Haupthindernis identifiziert. Hier liegt eine Chance zur Professionalisierung: Durch gezieltes Training können sich Anästhesiepflegefachpersonen diese Kompetenz aneignen, um den Austausch im Team strukturiert und sicher zu leiten.
- Als Implementierungsexpert:innen (Clinical Leadership): Besonders APN (Advanced Practice Nurses) in der Anästhesie können hier Führung übernehmen. Sie verfügen über das notwendige Fachwissen, um Kontextanalysen durchzuführen, Widerstände zu managen und sicherzustellen, dass das Debriefing nicht nur durchgeführt, sondern auch evaluiert wird.
Fazit und Ausblick
Der Workshop am Kongress SwissAnaesthesia 2025 verdeutlichte, dass strukturierte Debriefings ein wesentliches Instrument zur Verbesserung von Patientensicherheit, Behandlungsqualität und Teamkultur sind. Trotz klarer Empfehlungen scheitert ihre Umsetzung im klinischen Alltag häufig an zeitlichen, strukturellen und kulturellen Hürden.
Entscheidend für eine erfolgreiche Implementierung sind niederschwellige, praxisnahe Formate, klare Rollendefinitionen und eine psychologisch sichere Gesprächskultur. Der Fokus sollte dabei weniger auf formalisierter Dokumentation als auf dem offenen Austausch im Team liegen.
Anästhesiepflegefachpersonen nehmen aufgrund ihrer zentralen Rolle im interprofessionellen Setting eine Schlüsselposition ein. Als Initiator:innen, Moderator:innen und klinische Führungspersonen können sie massgeblich dazu beitragen, Debriefings nachhaltig im Alltag zu verankern und als festen Bestandteil der Sicherheitskultur zu etablieren.
Der Ball liegt also bei uns: Wir müssen das Debriefing aus der Nische der «besonderen Ereignisse» in den Alltag holen. Wir haben die Position, die Expertise und die Nähe der Patient:innen, um diesen Kulturwandel anzuführen – sei es als APN, die den Prozess steuert, oder als Kollegin am Operationstisch/Bett, die den Mut hat zu sagen: «Lass uns das kurz besprechen.»
Referenzen auf siga-fsia.ch/mitglieder/journal/ausgaben
Kontakt
Marc Keller
RN, MScN, dipl. Experte Anästhesiepflege, Pflegeexperte Anästhesie, Kantonspital Baden
marc.keller@ksb.ch
Tobias Ries Gisler
RN, MScN, MME, dipl. Experte Anästhesiepflege, Co-Leitung Pflegeentwicklung, Zuger Kantonsspital, Spital Limmattal
Luzia Vetter Räss
RN, MScN, dipl. Expertin Anästhesiepflege, Klinische Pflegewissenschaftlerin, APN Anästhesie, Luzern
