Atelier SwissAnaesthesia 2025: débriefing – entre idéal et réalité
5. mars 2026
Journal d’anesthésie n° 1 mars 26
Atelier SwissAnaesthesia 2025: débriefing – entre idéal et réalité
Après une réanimation ou tout autre événement critique, potentiellement mortel ou stressant, il reste souvent peu de place pour la réflexion dans le quotidien clinique, alors qu’il est prouvé que les débriefings structurés améliorent la sécurité des patients et les performances de l’équipe. Pourquoi échouent-ils malgré tout? Cet article met en lumière les principaux obstacles, les solutions pratiques et le rôle clé des soins anesthésiques dans l’ancrage durable des débriefings dans la culture de la sécurité.
Auteur-e-s: Marc Keller, Tobias Ries Gisler, Luzia Vetter
Introduction
Qui ne connaît pas cette situation? Après la phase mouvementée, parfois chaotique et exigeante en personnel d’une réanimation, l’anesthésie reste seule -bien sûr si fût un succès- auprès des patients,. Elle les surveille, les stabilise et les accompagne pour la suite des soins, par exemple le transfert vers une unité de soins intensifs.
Par la suite, il est souvent difficile de savoir quelles personnes ont participé à la situation en tant que membres de l’équipe ad hoc, quels processus ont bien fonctionné, quels matériels ont manqué ou si certaines personnes impliquées ont gardé une «mauvaise sensation».
Idéalement, un débriefing structuré devrait alors avoir lieu avec toute l’équipe. On sait que cela pourrait améliorer les performances de l’équipe et la qualité des soins prodigués aux patients, mais ce type de débriefing échoue souvent en raison de sa difficulté à être mis en œuvre dans le quotidien mouvementé d’un hôpital.
À quoi cela tient-il? Quels sont les obstacles? Et comment combler ce fossé entre l’idéal théorique et la réalité clinique? C’est précisément ces questions qui ont été posées par une trentaine de participants engagés lors d’un atelier organisé dans le cadre du congrès SwissAnaesthesia à Lausanne en novembre 2025. Non seulement la profondeur du contenu était remarquable, mais aussi le niveau d’engagement des participants. Jusque tard dans la nuit, les discussions ont été intenses et les participants ont cherché ensemble des solutions pour faire du débriefing une partie intégrante de la culture de sécurité vécue au quotidien dans les cliniques, et non plus une mesure facultative.
Contexte
Les problèmes de collaboration et de communication entre les disciplines comptent parmi les principales causes d’erreurs et de dommages dans le secteur de la santé (1). Un débriefing structuré favorise la collaboration interprofessionnelle et interdisciplinaire en encourageant le feedback interpersonnel et en stimulant la discussion en équipe (2). Il peut aider à traiter systématiquement les événements critiques, potentiellement mortels ou stressants, à identifier le potentiel de développement et à améliorer de manière ciblée le processus de soins (3,4). Cela permet d’optimiser les performances des équipes de soins, de promouvoir la sécurité des patients et d’améliorer la qualité des traitements (3-5). Dans la pratique, il apparaît que le débriefing n’est souvent pas effectué, ou alors de manière insuffisante (6). Dans ce contexte, les infirmier-ère-s anesthésistes jouent un rôle clé dans la pratique:
En raison de leur rôle au sein de l’équipe soignante et de leur proximité avec les situations critiques et potentiellement mortelles, les infirmier-ère-s anesthésistes sont prédestiné-e-s à encourager, promouvoir ou même diriger les débriefings (7).
Questionnement et objectifs de l’atelier
Le décalage entre l’idéal et la réalité a incité la commission Practice à discuter de ce sujet dans le cadre d’un atelier organisé lors du congrès SwissAnaesthesia 2025 à Lausanne avec des participants issus de la pratique. Outre la clarification des termes et la question du débriefing «idéal», les questions fondamentales suivantes ont été abordées:
- Obstacles: pourquoi la mise en œuvre dans la pratique clinique quotidienne échoue-t-elle souvent? Quels sont les obstacles concrets?
- Solutions: quelles mesures peuvent être prises pour augmenter les chances qu’un débriefing soit effectivement réalisé?
- Rôle des soins anesthésiques: comment les infirmier-ère-s anesthésistes peuvent-ils / elles contribuer à la mise en œuvre, à la réalisation et à l’évaluation durables du débriefing?
Contexte théorique
Définition – les bases du débriefing
Le débriefing désigne généralement une discussion structurée et interprofessionnelle qui a lieu après un événement critique, potentiellement mortel ou traumatisant (2,8). Son objectif premier est d’améliorer la communication, de promouvoir la sécurité des patients et d’augmenter la qualité des performances de l’équipe grâce à une réflexion critique sur la situation (3-5). Les directives internationales en matière de réanimation recommandent expressément cette forme de débriefing (9,10). Dans la pratique, nous distinguons deux formes (voir illustration 1):
- Débriefing à chaud: il a lieu immédiatement après l’événement (par exemple, encore au déchoc), est court (5 à 15 minutes) et se concentre sur les procédures cliniques.
- Débriefing à froid: il a lieu après un certain temps, est plus détaillé (> 1 heure) et se concentre sur une analyse approfondie des problèmes systémiques.
La délimitation du contenu est importante (voir figure 2). Alors que les debriefings cliniques visent à améliorer la qualité (optimisation des processus) ou à simuler (apprentissage) (11), la thérapie du traumatisme est entre les mains de spécialistes (12). Un debriefing peut servir de «première aide psychologique» pour identifier les membres du groupe affectés (11), mais il ne remplace pas une thérapie traumatologique plus poussée (6,12). Cette distinction claire est importante pour que les infirmier-ère-s anesthésistes ne craignent pas de dépasser leurs compétences psychologiques.
Pour que les débriefings ne soient pas laissés au hasard, il est utile de définir des déclencheurs (2). Ceux-ci incluent (voir figure 3):
- Les réanimations
- Une évolution inattendue et mauvaise du traitement ou un décès
- Un traumatisme grave
- Une demande explicite d’un membre de l’équipe («J’ai des réserves concernant ce cas»)
- D’autres déclencheurs individuels (selon le contexte)
Le débriefing «idéal»
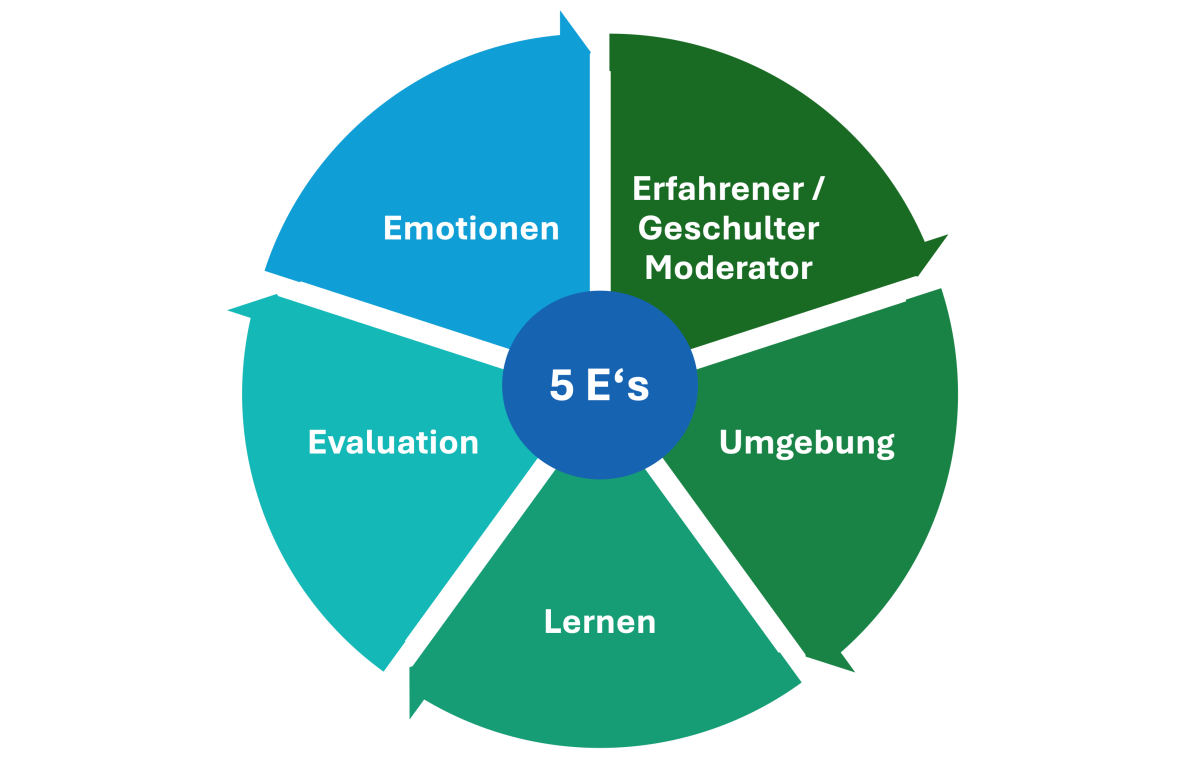
Pour qu’un débriefing clinique atteigne son but et ne se limite pas à énumérer les «erreurs» possibles, Toews et ses collègues (7) ont défini cinq éléments clés, appelés «5 E», pour un débriefing réussi (voir figure 4). Ils servent d’orientation pour le choix d’un instrument de debriefing approprié pour son propre service d’anesthésie:
- Educated/Experienced Facilitator (modérateur- trice expérimenté-e): Un-e modérateur-trice ayant des connaissances et de l’expérience en matière d’organisation de debriefing devrait diriger les échanges au sein de l’équipe.
- Environnement: il est essentiel de créer un environnement psychologiquement sûr. Les participant-e-s doivent pouvoir exprimer librement leur opinion sans craindre des conséquences négatives (mot-clé: psychological safety).
- Education (apprentissage/éducation): l’accent est mis sur la prise en compte des connaissances cliniques et de la formation professionnelle continue. L’échange professionnel entre les participants doit être encouragé.
- Evaluation: l’événement est analysé en vue de potentiels d’amélioration. On en déduit des objectifs concrets pour l’avenir (amélioration du système).
- Émotion: l’état psychologique et les émotions du personnel concerné sont pris en compte. Les charges doivent être identifiées afin de fournir un soutien (peer support) ou d’organiser une assistance professionnelle en cas de besoin.
Obstacles et solutions – pour la tenue d’un débriefing
On trouve dans la littérature des indications sur les raisons pour lesquelles un débriefing n’est pas effectué. Les principaux obstacles sont le manque de temps, la charge de travail et l’absence de modérateur-trice-s qualifié-e-s (6). Au contraire, la participation précoce et continue des parties prenantes tout au long du processus de mise en œuvre, le choix et la formation de praticien-ne-s approprié-e-s, tel-le-s que les soignant-e-s en anesthésie, ainsi qu’une formation efficace dispensée par des professionnels qualifiés (2) sont des facteurs favorables. D’autres facteurs sont présentés dans le tableau 1.
Facteurs qui entravent
Systémique:
- Manque de temps, charge de travail ou grande demande de temps (4,11,13-15)
- Mauvaise adaptation de la méthode (13)
- Aucune formation sur le thème / la mise en œuvre (13)
- Manque de standardisation (4,7,14) / absence de guideline (7,11,14)
- Pas de déclencheur défini ou trop de déclencheurs définis (16)
- Absence de modérateur-trice expérimenté-e (6,7,14)
- Manque de soutien de la part de la direction ou manque de culture de soutien (7,14)
- Difficulté à réunir l’équipe (14)
- Pas de lieu approprié pour la réunion (7,16)
Individuel:
- Pas d’intérêt (11,14)
- Peur de la critique (11,14)
- Gêne à diriger un débriefing ou à parler en groupe (16)
Facteurs favorables
- Formation efficace par des spécialistes formés (2)
- Personnes aidantes dans la pratique («champions») et modérateur-trice formé-e (3)
- Personnel soignant proposant l’intervention (14)
- Participation des groupes d’intérêts (3)
- Debriefing immédiatement après l’événement (hot-debriefing) (15)
Tableau 1: Obstacles à la mise en œuvre
Workshop: la réalité
Pour découvrir pourquoi les débriefings ne sont souvent pas effectués dans la vie clinique quotidienne et pourquoi le monde idéal et la réalité se heurtent, l’atelier a adopté une approche participative. Un exemple de pratique fictive décrivant une situation clinique typique a servi de base à la discussion. Par la suite, les données actuelles sur les facteurs perturbateurs et bénéfiques ont été discutées.
Sur la base de ce scénario, les quelque 30 participants ont été activement impliqués au moyen de la méthode «Think, Pair, Share» (17): ils ont d’abord réfléchi individuellement à la situation («Think»), l’ont ensuite discutée à deux («Pair») et ont ensuite rassemblé les résultats obtenus en séance plénière («Share»).
Résultats
Obstacles – pourquoi cela (ne) fonctionne (pas)
Les discussions en plénière ont mis au jour des obstacles honnêtes et pratiques qui vont bien au-delà du manque de temps souvent mentionné. Outre les approches décrites dans la littérature pour surmonter ces obstacles (voir tableau 2), les participants ont apporté les éléments suivants.
Un point particulièrement important a été la «bureaucratisation» croissante du débriefing: plusieurs participants ont fait état d’une forte «fatigue des feedbacks» lorsque des formulaires importants et complexes doivent être remplis après chaque réanimation.
Les principaux problèmes identifiés lors de l’atelier se répartissent en trois domaines:
- Obstacles structurels: répartition peu claire des rôles (qui initie le débriefing? Qui le modère?) et marge de manœuvre temporelle limitée, en particulier lors des périodes d’activité réduite.
- Obstacles culturels: la peur de la critique («le debriefing peut faire mal») et le contact avec des collègues expérimentés («resistors»), qui considèrent que les commentaires sont inutiles ou peu profitables.
- Obstacles procéduraux: faible motivation à documenter lorsque les commentaires positifs ne trouvent pas leur place ou qu’il n’est pas clair si les commentaires sont réellement lus et traités.
Solutions – moins de formalités, plus de dialogue
Dans un deuxième temps, les participants ont élaboré des solutions pragmatiques pour surmonter ces obstacles. Le consensus était clair: il faut réduire les obstacles à l’introduction des débriefings.
- Saisie simplifiée: au lieu de formulaires complexes ou de directives détaillées, des solutions simples ont été proposées, telles que des «boutons» dans le système d’information clinique (SIC) ou une saisie réduite de type oui/non.
- Communication directe: il est préférable de discuter des problèmes directement au sein de l’équipe ou dans le cadre de réunions existantes, plutôt que de consigner par écrit des commentaires anonymes.
- Direction et responsabilité: les débriefings à froid doivent être clairement initiés et structurés par les responsables de la direction/formation ou de la discipline. Pour les débriefings à chaud, en revanche, un tandem médecin-infirmier («champions») peut jouer un rôle utile.
Tableau 2: Solutions pour contourner les obstacles dans la pratique (exemples)
| Obstacles | Stratégie d’implémentation (18) | Mesures |
| Manque temps, besoin de beaucoup de temps | Optimiser intervention (ajustement) | Etablir un hot-Debriefing (5–15 minutes) directement après l’évènement afin de minimiser le besoin de temps. |
| Absence/manque de standardisation/mise en œuvre peu claire | Développement de directives et de checklistes | Élaboration d’une ligne directrice de débriefing claire et spécifique à l’organisation (basée par exemple sur les 5 E) ainsi que de checklistes structurées pour les modérateurs. |
| Absence de modérateurs expérimentés/gêne à animer un débriefing | Formation et promotion ciblées de «champions» | Organisation de formations efficaces pour le recrutement de modérateur-trices-s qualifié-e-s. Sélection et formation de «soutenant-e-s» dans la pratique («champions»). |
| Manque de soutien de la direction | Implication des groupes d’intérêt et soutien de la direction | Implication de la direction et de tous les groupes d’intérêt concernés (diverses disciplines) dès la phase de développement afin de réduire les résistances et de créer une culture de soutien. |
| Définition floue du rôle/responsabilités floues | Clarification du rôle ; définition de déclencheurs pour le débriefing | Définition claire de la personne qui initie un débriefing (par exemple, les professionnels de santé), dirige et participe. Définition ciblée de déclencheurs pour un débriefing afin d’éviter une surcharge due à trop de motifs. |
| Peur des critiques/manque de sécurité psychologique | Créer un environnement psychologiquement sûr | Accent mis sur l’environnement (élément clé «Environment» des 5 E): respecter strictement les règles élémentaires de feedback et veiller à ce que les participants puissent exprimer librement leur opinion. |
Rôle des soins anesthésiques – la clé du succès
Cependant, les simplifications techniques et les processus allégés ne constituent qu’une condition nécessaire, mais non suffisante. Pour que les instruments correspondants soient réellement utilisés dans la pratique clinique quotidienne, il faut des personnes engagées qui prennent leurs responsabilités et participent activement au changement culturel. Cela nous amène à la troisième et dernière question centrale de l’atelier: quelle contribution les infirmier-ère-s anesthésistes peuvent-ils/elles apporter à la mise en œuvre et à la réalisation durable des débriefings?
Les infirmiers anesthésistes occupent une position clé en raison de leur rôle central dans l’équipe de soins interprofessionnelle et de leur présence continue dans des situations hautement critiques. L’atelier a permis de dégager les domaines d’action suivants :
- En tant qu’initiateurs et «champions»: les infirmier-ère-s anesthésistes sont souvent les personnes les plus «proches». Ils peuvent briser la barrière du silence en proposant de manière proactive un débriefing («Voulons-nous en discuter brièvement?») et en donnant ainsi l’exemple d’une culture de sécurité favorable.
- En tant que modérateurs compétents: l’absence d’une modération qualifiée a été identifiée comme un obstacle majeur. Il y a là une opportunité de professionnalisation : grâce à une formation ciblée, les infirmier-ère-s anesthésistes peuvent acquérir cette compétence afin de diriger les échanges au sein de l’équipe de manière structurée et sûre.
- En tant qu’experts en mise en œuvre (leadership clinique): les APN (Advanced Practice Nurses) en soins d’anesthésie peuvent notamment jouer un rôle de premier plan dans ce domaine. Ils/elles disposent des connaissances spécialisées nécessaires pour effectuer des analyses contextuelles, gérer les résistances et veiller à ce que le débriefing soit non seulement réalisé, mais également évalué.
Conclusion et perspectives
L’atelier organisé lors du congrès SwissAnaesthesia 2025 a montré que les débriefings structurés constituent un outil essentiel pour améliorer la sécurité des patients, la qualité des traitements et la culture d’équipe. Malgré des recommandations claires, leur mise en œuvre dans la pratique clinique quotidienne échoue souvent en raison d’obstacles temporels, structurels et culturels.
Pour une mise en œuvre réussie, il est essentiel de disposer de formats pratiques et accessibles, de définitions claires des rôles et d’une culture de dialogue psychologiquement sûre. L’accent doit être mis moins sur la documentation formelle que sur l’échange ouvert au sein de l’équipe.
Les infirmier-ère-s anesthésistes occupent une position clé en raison de leur rôle central dans le cadre interprofessionnel. En tant qu’initiateurs, modérateurs et responsables cliniques, ils peuvent contribuer de manière significative à ancrer durablement les débriefings dans la pratique quotidienne et à les établir comme partie intégrante de la culture de la sécurité.
La balle est donc dans notre camp: nous devons faire sortir le débriefing de la niche des «événements particuliers» pour l’intégrer dans le quotidien. Nous avons la position, l’expertise et la proximité avec les patient-e-s nécessaires pour mener ce changement culturel, que ce soit en tant qu’APN qui pilote le processus ou en tant que collègue à la table d’opération/au chevet du patient qui a le courage de dire: «Discutons-en rapidement.»
Références
Voir siga-fsia.ch/fr/membres/journal/editions
Contact
Marc Keller
RN, MScN, expert diplômé en soins anesthésiques, expert pour les soins anesthésiques, Hôpital cantonal de Baden
marc.keller@ksb.ch
Tobias Ries Gisler
RN, MScN, MME, expert diplômé en soins anesthésiques, co-responsable du développement des soins infirmiers, Hôpital cantonal de Zoug, Hôpital Limmattal
Luzia Vetter Räss
RN, MScN, experte diplômée en soins anesthésiques, chercheuse en sciences infirmières cliniques, APN anesthésie, Lucerne
Figure 1: Deux formes de débriefing
Formes
Débriefing à chaud/Defusing
Directement après l’évènement
5-15 minutes
Débriefing à froid
Jours ou semaines plus tard
1 heure ou plus
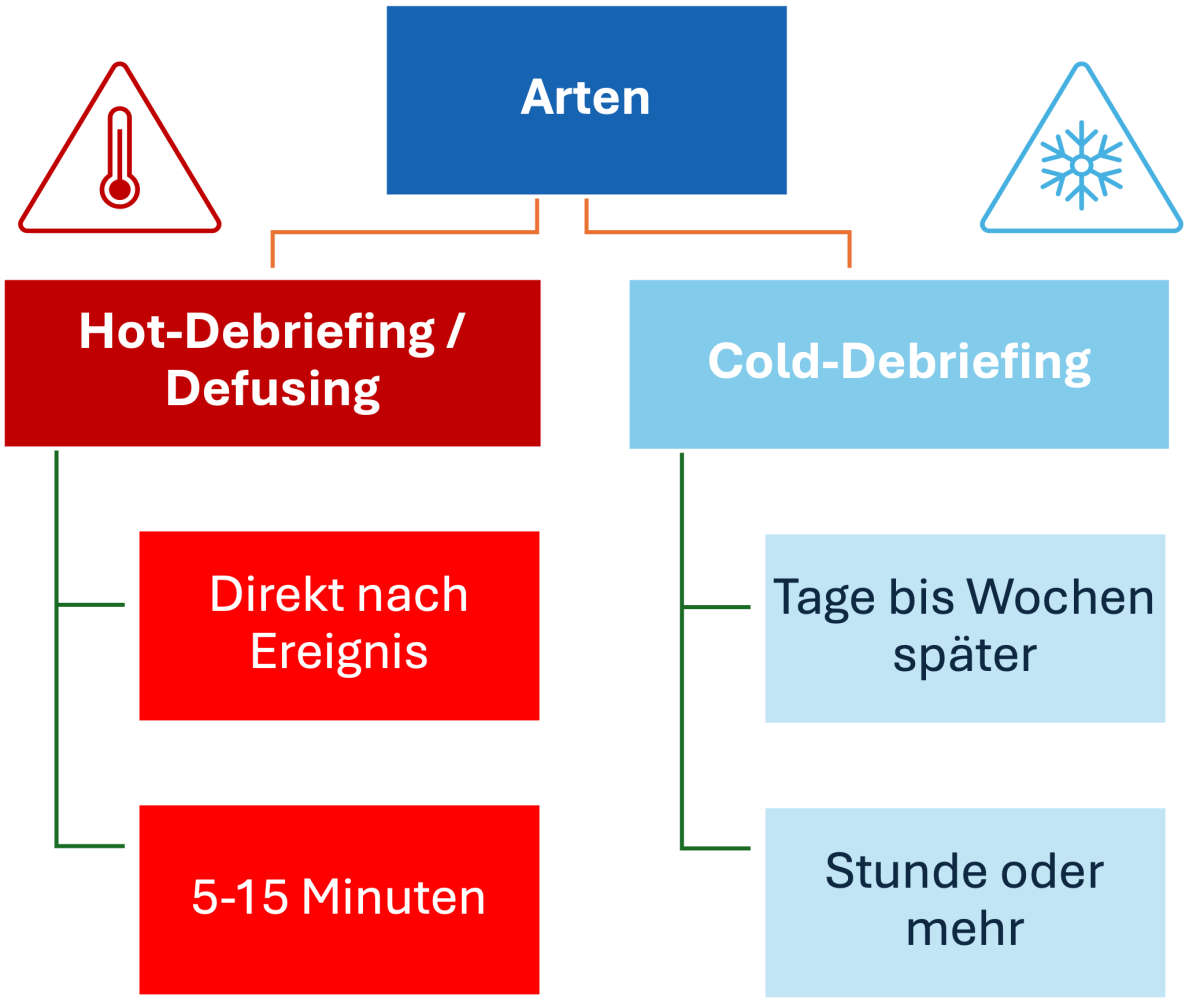
Figure 2: Délimitation du contenu du débriefing
Qualité: Optimisation du déroulement / des processus structurels
Simulation: Amélioration communication
Première aide: Identification, charges
Débriefing psychologique: Thérapie du traumatisme
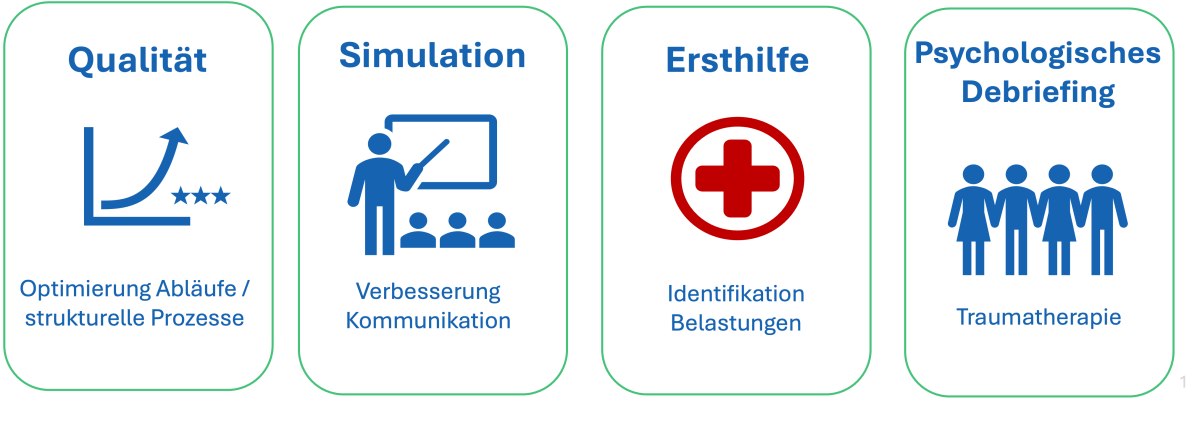
Figure 3: Déclencheurs pour un débriefing
Traumatisme grave / Réanimation / Évènement inattendu et grave / Décès inattendu / Désir du personnel / …
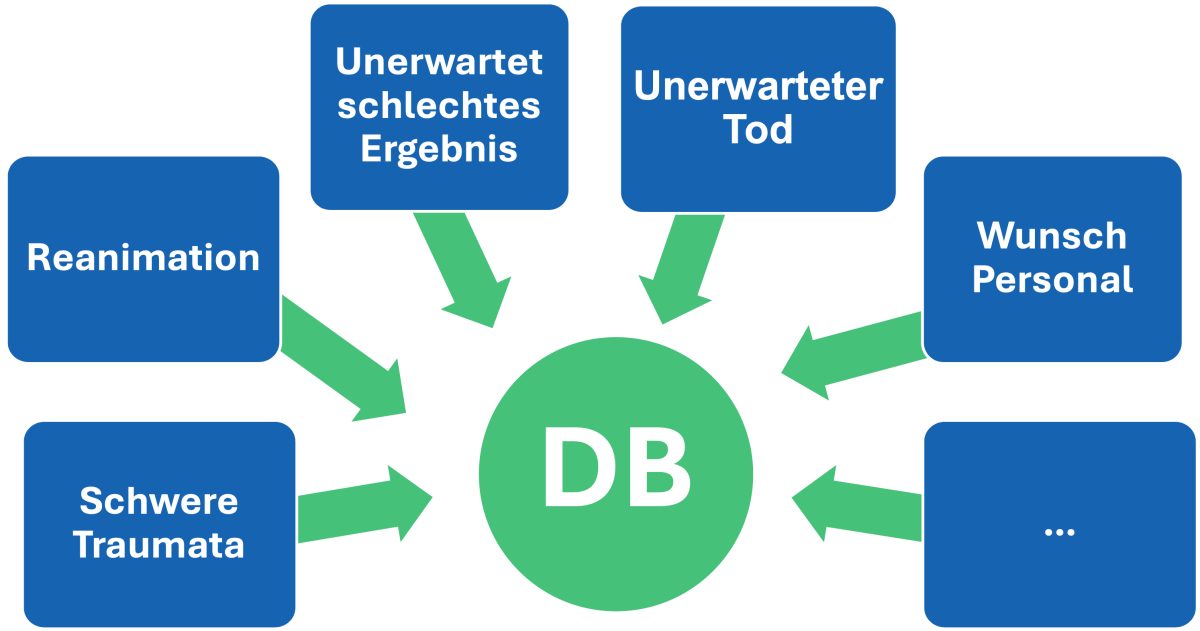
Figure 4: 5E – Cinq éléments clés selon Toews et collègues (7)
Évaluation / Émotions / Modérateur-trice expérimenté-e, formé-e / Environnement / Éducation